Механизм развития воспаления лёгких у детей обусловлен недостаточным развитием дыхательной системы.
У маленьких детей иммунитет только учится реагировать на инфекционные раздражители. Степень реакции зависит от возбудителя и реактивности организма ребёнка.
Рассмотрим в статье как начинается пневмония у ребенка, подробно раскроем тему патогенеза, затем о протекании различных форм болезни с указанием инкубационных периодов и сроков излечения.
Как начинается?
Основными возбудителями пневмонии являются бактерии. Они попадают в организм извне. С этого и начинается заражение. Но бактерии могут быть «домашней» флорой, которая «живет» в рото- или носоглоте и не вредит организму в обычных условиях.
Дети – носители золотистого стафилококка, стрептококков, гемофильной и кишечной палочек. Специальная защитная система слизистой оболочки рта, альвеолярной ткани обеспечивает включение кашлевого рефлекса и выбрасывает случайно попавшие микроорганизмы из дыхательной системы.
Обратите внимание! Лёгкие завершают свое развитие у ребёнка к 12 годам жизни. Негативное влияние предрасполагающих факторов на этот процесс вызывает сбой защиты организма.
 Факторы, способствующие развитию пневмонии:
Факторы, способствующие развитию пневмонии:
- У новорожденных
- недоношенность, сниженная масса тела
- ишемические поражения мозга из-за гипоксического страдания во время родов,
- врождённые пороки лёгких, сердца, кишечника и желудка,
- срыгивания и рвота,
- гиповитаминозы из-за искусственного вскармливания или неправильного питания кормящей грудью матери,
- врождённые иммунные нарушения,
- У школьников
- хронические заболевания носоглотки и бронхов,
- курение (пассивное и активное).
Патогенез
Рассмотрим подробно по этапам как развивается пневмония у детей (патогенез).
Проникновение инфекции
Внутриутробная инфекция в лёгкие попадает к плоду через кровь. Это бывает, когда беременная женщина болеет пиелонефритом, бактериальным вагинозом (молочницей). Герпетическая инфекция и грибковые заболевания также поражают плод.
После рождения адаптационная система ребёнка не срабатывает. У малыша, родившегося значительно раньше положенного времени, ещё нет специального вещества – сурфактанта, расправляющего лёгкие после рождения. Его мало у ребенка, имеющего отставание в росте, вследствие влияния на него инфекционных агентов материнского организма. Сурфактант запускает дальнейшее развитие лёгочной ткани. Если этого вещества недостаточно – дыхательная система ребёнка не может полноценно развиваться и сопротивляться внешним воздействиям. Инфекция развивается молниеносно и носит септический характер.
У более старших детей проникновение инфекции может проходить двумя путями: экзогенным и эндогенным.
Экзогенная инфекция, то есть поступившая извне, вызывающая пневмонию должна быть очень токсичной. Легионеллы, микоплазмы и другие возбудители атипичной пневмонии попадают воздушно-капельным путём, а также через немытые руки, игрушки. Они «пробивают» защитную систему организма ребёнка, вызывают быстрое развитие патологического процесса в бронхах и лёгких. Но такое первичное поражение лёгких крайне редко.
В основном пневмония у ребёнка – вторична. Под воздействием предрасполагающих факторов вирусы ослабляют защитную систему. А переохлаждение или воздействие стресса активирует эндогенную («домашнюю») флору. В обычных условиях она безопасна, но тут запускает патологический механизм.
В верхних дыхательных путях ребёнка, попавшая туда первичная инфекция производит слизь. В ней опасная микрофлора прячется от вещества, вырабатываемого бронхами. Оно уничтожает микрофлору в обычном виде и не допускает её до лёгочной ткани. Под защитой слизи патогенные агенты, как в бронетранспортёре добираются до нижних отделов бронхиального дерева.
Снижение местного бронхолёгочного иммунитета
В результате воздействия инфекции, реснички эпителия бронхов и альвеолярные макрофаги становятся пассивными. Микробы со слизью спускаются вниз и разрушают эпителиальные клетки бронхиальной ткани. Воспаление начинается в респираторных бронхиолах. Они наиболее расширены и в них нет реснитчатого цилиндрического эпителия. Микробы размножаются и выходят из бронхиол в паренхиму лёгких.
Период развития инфекции до появления первых симптомов у детей очень короткий. Зависит от типичности заболевания. При типичной пневмонии инкубационный период – 2 дня. При атипичной – неделя.
Как развивается воспаление?
 После разрушения инфекционным агентом стенок эпителиальных клеток защитные элементы устремляются в эпицентр поражения. Включается система защиты организма ребёнка от чужеродных агентов.
После разрушения инфекционным агентом стенок эпителиальных клеток защитные элементы устремляются в эпицентр поражения. Включается система защиты организма ребёнка от чужеродных агентов.
Импульсы из воспалительного очага запускают ответ организма:
- сосуды спазмируются, возникает местный застой крови,
- стенки сосудов становятся излишне проницаемыми,
- фагоциты мигрируют в район воспаления, стимулируя фагоцитоз и иммунитет,
- запускается болевой ответ,
- результатом болевого раздражения становится спазм гладкой мускулатуры,
- усиливается расщепление белков,
- кровь начинает активно сворачиваться, отграничивая очаг воспаления от окружающих здоровых тканей,
- стимулируется разрастание клеток,
- образуются новые кровеносные сосуды,
- повышается температура,
- образуются медиаторы иммунной системы (острофазные белки),
- стимулируется иммунитет.
Сенсибилизация к возбудителю
Под влиянием воспалительных факторов, поражённый пневмонией участок начинает больше потреблять кислород. Увеличивается обмен веществ. Молекулы в клетке резко разрастаются из-за распада энергетических соединений, увеличивая осмотическое давление. Острый воспалительный процесс запускает ответ в виде аллергической реакции замедленного типа. Её вызывают лимфокины, образованные клетками киллерами.
Инфекция приводит к разрушению иммунных клеток (ламброцитов), высвобождая гистамины, гепарин, факторы запускающие нейтрофилы, простагландины.
Протекание стадия экссудации
 Благодаря запущенным импульсам из патологического очага расширяются артерии и артериолы. Из истонченных сосудов в очаг воспаления выходит белковая жидкость с белками. Кровь в капиллярах становится вязкой. Она застаивается и выбрасывает в центр воспаления свою жидкую часть. Развивается серозный отёк.
Благодаря запущенным импульсам из патологического очага расширяются артерии и артериолы. Из истонченных сосудов в очаг воспаления выходит белковая жидкость с белками. Кровь в капиллярах становится вязкой. Она застаивается и выбрасывает в центр воспаления свою жидкую часть. Развивается серозный отёк.
Бактерии, находящиеся в отёчной жидкости, распространяются через альвеолярные поры дальше по лёгкому. При тяжёлом течении – на плевру.
Важно! Избавиться от кашля ребёнка не должно быть целью. Влажный продуктивный кашель – необходимый механизм, запускаемый организмом для освобождения от слизи. Нельзя принимать препараты, угнетающие кашлевой центр.
Инкубационный период и как быстро проходит лечение?
Патогенез в основном зависит от возбудителя и болезнь протекает по разному. Выделяют формы пневмонии по тяжести течения:
- Нетяжёлая пневмония,
- Тяжёлая пневмония при наличии модифицирующих факторов,
- Тяжёлая пневмония с высоким риском неблагоприятного исхода.
Клиническое течение и наличие осложнений определяет тяжесть пневмонии.
Неосложнённая форма
Длительность лечения зависит от очага поражения и возбудителя.
Пневмококковая. Формы протекания: крупозная, очаговая, очагово-сливная. У детей до года начинается постепенно с ОРЗ в течение двух дней. Симптомы: быстрый подъём температуры, боли в грудной клетке, кашель с мокротой цвета ржавчины, несимметричный румянец, отставание одной половины грудной клетки при дыхании. Процесс выздоровления длится 2-3 недели.
 Стрептококковая. Форма протекания – очаговая. После двух суток инкубационного периода начинается бурно, внезапно. У ребёнка выраженная интоксикация, озноб, лихорадка, кашель. Полное выздоровление через 1,5 – 2 месяца.
Стрептококковая. Форма протекания – очаговая. После двух суток инкубационного периода начинается бурно, внезапно. У ребёнка выраженная интоксикация, озноб, лихорадка, кашель. Полное выздоровление через 1,5 – 2 месяца.
Стафилококковая. Развивается у детей младенческого возраста. Воспаление преобладает на одной стороне. Болезнь быстро прогрессирует с выраженным токсикозом и чаще с умеренным или незначительным кашлем. Заболевание имеет высокий процент смертности. Процесс выздоровления до 2 месяцев. На фото золотистый стафилококк.
Вызванная палочкой Афанасьева-Пфейффера. Развивается постепенно. Кашель без мокроты или с незначительным ее количеством. Высокая лихорадка. Характерно сочетание с отитом, ларинготрахеитом. Протекает три недели.
Клебсиеллезная. Протекает тяжело. Характерные симптомы появляются через 4 – 5 дней от начала патологического процесса. Госпитальная инфекция. Протекает с энтеритом, менингитом, токсикозом, сепсисом. У ребенка улавливается своеобразный запах, указывающий на наличие гнойных процессов. С высоким риском летальности (15%).
Вызванная синегнойной палочкой. Реакция на поражение ткани: ожоги, пункции). Часто является проявлением сепсиса. Развивается молниеносно. Протекает тяжело с высоким риском.
Микоплазменная. Чаще встречается у школьников. Инкубационный период – 1-3 недели. Возбудитель вызывает выраженную интоксикацию. Характерен частый длительный мучительный кашель с небольшим количеством мокроты. Заболевание имеет затяжное течение.
Орнитозная. Инкубационный период – 10 дней. Протекает тяжело. Симптомы: лихорадка, слабость, ангина, боязнь света, мышечная и головная боль. Переходит на плевру. Лечение длительное – до 3 месяцев.
Хламидийная. Обычно состояние средней тяжести. Выраженная лихорадка. Упорный кашель. Конъюнктивит. При ранней терапии быстро излечивается.
Легионеллезная. Инкубационный период – 11 дней. Болезнь легионеров имеет тяжёлое течение. Начинается с лихорадки. Сопровождается сильными головными болями, тошнотой, мучительным кашлем. Длительность антибактериальной терапии составляет 21 день.
Вирусная. Развивается за 2-3 дня. Клинически может протекать сегментарно, интерстициально, в одном очаге. Может носить затяжной характер.
Осложнения
Осложнения могут быть с легочными и внелегочными проявлениями.
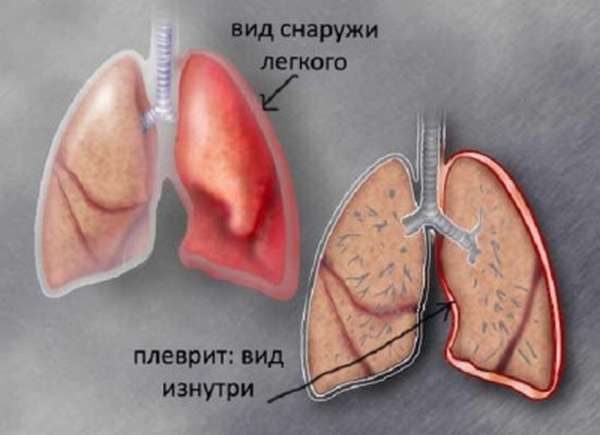 Легочные:
Легочные:
- воспаление плевры (плеврит),
- лёгочная деформация,
- гнойное разрушение лёгкого,
- пневмоторакс и пиопневмоторакс,
Внелегочные:
- инфекционно-токсический синдром с тяжелым поражением мозга, почек, печени,
- ДВС-синдром (повышенная кровоточивость),
- сердечно – сосудистая недостаточность (поражение миокарда, нарушение гемодинамики, легочная артериальная гипертензия),
- респираторный дистресс-синдром (отёк лёгких, неврологические расстройства, геморрагический синдром).
Более подробно о возможных осложнениях.
Прогноз и особенности течения болезни
Пневмония, не осложненная сопутствующими патологическими процессами, со своевременно проведённой терапией имеет благоприятный прогноз и достаточно быстро проходит. В структуре детской смертности пневмонии занимают 20%. Течение пневмонии, во всех случаях завершившихся летальным исходом, было осложнено тяжёлыми сопутствующими заболеваниями: асфиксией, ишемическими поражениями мозга, врождёнными пороками развития.
Родителям важно помнить, что нельзя оставлять катаральные явления (кашель, ринит, конъюнктивит, боль при глотании) у детей без внимания. А если они сопровождаются температурой выше 38-39, то нужно незамедлительно обращаться к врачу.
Важно! Опасны атипичные формы пневмонии: у детей нет выраженных катаральных явлений, температуры, ребёнка преследует раздражающее покашливание. Диагноз выставляется только после рентгенологического исследования. Заниматься самолечением в этом случае грозит опасными осложнениями!
Полезное видео
Предлагаем вам посмотреть очень подробный доклад доцента Дронова И.А. о детской пневмонии, диагностике, тактике лечения.
Заключение
В заключении, просим обратить внимание на симптомы, при возникновении которых у ребенка, необходимо обращаться к врачу. Это, в первую очередь, кашель на глубоком вдохе, а также фарфоровая бледность кожи на фоне симптомов респираторной вирусной инфекции, сбой дыхания одышка и высокая температура, которая не сбивается парацетамолом.