Врачи говорят, что причина пневмонии – это инфекция. Однако, провоцировать поражение дыхательной системы могут и неинфекционные заболевания. Причины таких внутренних болезней как пневмония, бронхит, затяжной мучительный кашель может крыться в наличии неврологических и соматических состояниях.
Кроме того, на здоровье дыхательной системы сказываются особенности пребывания в стационаре и неблагоприятная атмосфера в семье. Если традиционное лечение пневмонии остается неэффективным, стоит поискать причину заболевания более детально.
Причины госпитального воспаления легких
Госпитальная пневмония входит в число опасных и очень распространенных заболеваний, которыми люди заболевают в стенах медицинских учреждений.
Важно! Статистика утверждает, что 1% пациентов, проходящих стационарное лечение, сталкиваются с данным недугом, но клинические наблюдения свидетельствуют о более высоком проценте.
Пациенты, проходящие лечение в реанимационном отделении, заболевают внутрибольничной пневмонией в 10 раз чаще, так как у них, как правило, слабый иммунитет. Кроме того, такая болезнь долго длится, что также способствует развитию воспалительного процесса в легочной системе.
 Часто причиной пневмонии выступает хирургическое вмешательство, в этом случае ее возникновение связано с:
Часто причиной пневмонии выступает хирургическое вмешательство, в этом случае ее возникновение связано с:
- тяжелым послеоперационным периодом,
- интубацией,
- бронхоскопией,
- существенной кровопотерей,
- токсическим шоком,
- искусственной вентиляцией легких,
- гипокинезией,
- сепсисом,
- пожилым возвратом.
Внутрибольничная пневмония распространена среди больных имеющих нервные и соматические заболевания, а также эндогенные интоксикации.
Чаще всего пневмония диагностируется при следующих патологиях:
- Менингит – возбудители поражают не только мозговые оболочки, но и дыхательные пути.
- Панкреонекроз – некротические изменения в тканях поджелудочной железы создают идеальные условия для гнойного некроза, который приводит к общей интоксикации, в результате чего патогенная флора попадает в легкие.
- Эпилепсия – развивается аспирационная форма пневмонии – в дыхательную систему попадают рвотные массы.
- Астма – восприимчивость астматиков к микробным инфекциям связана с воспалительными процессами, ослабляющими легкие, а также спецификой патогенного механизма иммунной системы.
Этиология внутрибольничной пневмонии достаточно специфична, и в большинстве случаев зависит от отделения:
- в реанимации это может быть синегнойная палочка, стафилококк, стрептококк, гемофильная палочка,
- в урологии – протей, энтерококки, кишечная палочка,
- в хирургии – синегнойная палочка, стафилококк,
- в гематологии – клебсиелла, кишечная палочка,
- в дерматовенерологическом отделении – все виды инфекций, способных провоцировать пневмонию.
Терапия антибиотиками существенно ослабляет работу иммунной системы, что приводит к недостаточной сопротивляемости организма.
Симптомы
Надо сказать, что чаще всего внутрибольничная пневмония протекает тяжело. Клинические проявления следующие:
- Со стороны дыхательной системы – продуктивный кашель, мокрота может быть слизистой или гнойной, болевые ощущения в области легких, поверхностное частое дыхание, одышка.
- Внелегочные проявления – температура, мигрень, гипергидроз, нарушение сознания и так далее.
Подробнее о госпитальной (внутрибольничной) пневмонии и её клинической картине >,>,
Лечение
Чаще всего пневмония протекает на фоне астмы. При этом перед медиками встает дилемма – увеличив дозу антибиотиков можно осложнить течение астмы, используя меньшие дозы можно спровоцировать осложнение пневмонии. Врачи стараются найти золотую середину.
Симптоматическое лечение направлено на:
- устранение причин заболевания,
- купирование клинических признаков.
Достаточно эффективным является сочетание антибактериальной терапии и муколитических препаратов, средств, повышающих иммунитет, также рекомендуется проведение прогреваний и ингаляций.

Поэтапное лечение госпитальной пневмонии:
- Антибактериальная терапия, воздействующая на грамотрицательные бактерии – цефпиром, цефтриаксон.
- Антибактериальная терапия после того, как получены результаты о типе инфекции – 3-4 день лечения – средства к которым бактерия не устойчива.
- Через неделю или 10 дней, после того, как состояние пациента стабилизировалось, назначаются пероральные антибиотики.
Если анализы не показали наличие возбудителя, назначаются лекарственные средства широкого спектра действия – сильные антибиотики:
- цефалоспорины 3 поколения,
- комбинации фторхинолонов и цефалоспоринов,
- комбинации цефалоспоринов и аминогликозидов,
- антибиотики бета-лактамной группы.
Если клиника заболевания отсутствует, но по результатам анализов прослеживается нейтропения, назначаются:
- эритромицин,
- аминогликозиды,
- цефалоспорины последнего поколения,
- карбапенемы.
 Для лечения септической пневмонии используются все доступные средства – не только терапевтические, но и хирургические в том числе. Поэтому лечение септической пневмонии первоначально осуществляется в отделении интенсивной терапии.
Для лечения септической пневмонии используются все доступные средства – не только терапевтические, но и хирургические в том числе. Поэтому лечение септической пневмонии первоначально осуществляется в отделении интенсивной терапии.
Основная задача терапии – купирование септического шока, стабилизация состояния больного и устранение осложнений, которые могут привести к летальному исходу.
Для этого используется:
- Антибактериальная терапия – возможно применение максимально допустимых доз антибиотиков.
- Дезинтоксикационные мероприятия – аминокислотные препараты, электролитные растворы, плазмаферез, гемосорбция, гемофильтрация, гемодиализ.
- Хирургическое вмешательство – назначается при развитии легочного кровотечения, пневмотораксе, эмпиеме плевры, кровохаркании и других клинических признаках септической пневмонии, которые после купирования сепсиса сохраняются несколько месяцев.
Важно! При промедлении оказания медицинской помощи больному с септической пневмонией возможен летальный исход.
При пневмонии, спровоцированной менингитом, используют антибактериальную терапию, для купирования общей интоксикации назначаются дезинтоксикационные растворы. Чтобы улучшить кровообращение рекомендуются трентал или кавинтон. Чтобы поддержать и восстановить тонус нервной системы назначаются ноотропные препараты.
Лечение пневмонии при панкреонекрозе заключается в антибактериальной терапии, а также используется базисное лечение:
- спазмолитики, анальгетики,
- новокаиновая блокада,
- ингибиторы протеаз,
- соматотропин,
- ИИП-терапия,
- электролиты и белковые препараты,
- антигистамины,
- диуретики,
- антиоксиданты.
Возможно потребуется хирургическое лечение. Больной с панкреонекрозом и пневмонией должен обязательно находиться в реанимационном отделении.
Лечение аспирационной пневмонии при эпилепсии проводится с помощью антибиотиков, противовоспалительных средств, а также при необходимости проводят санацию системы дыхания.
Осложнения
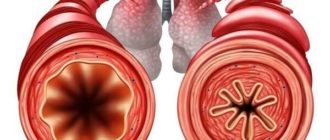
Осложнения пневмонии делятся на легочные и внелегочные.
Легочные осложнения:
- бронхообструктивный синдром,
- эмпиема плевры,
- абсцесс и гангрена легкого,
- деструкция легкого,
- отек легкого,
- острая дыхательная недостаточность.
Внелегочные осложнения:
- ДВС-синдром,
- инфекционно-токсический шок,
- сердечные патологии,
- психозы,
- острое легочное сердце,
- сепсис,
- кома.
При пневмонии может развиться масса заболеваний, затрагивающих центральную нервную систему. Взаимосвязь инфекционных и нервных заболеваний очень высока.
 Нарушения можно объединить следующим образом:
Нарушения можно объединить следующим образом:
- развитие острой энцефалопатии,
- астенический синдром,
- судорожный синдром,
- менингеальный синдром,
- церебральные сосудистые расстройства.
Наиболее часто встречается астенический синдром, он появляется по мере утихания воспаления и характеризуется слабостью, головной болью, нарушениями, касающимися вегетативной нервной системы.
Острая энцефалопатия возникает при тяжелом течении крупозной пневмонии.
Судорожный синдром развивается при острой пневмонии, возможно появление эпилептического припадка при отсутствии подобного заболевания в анамнезе пациента.
Сосудистые церебральные расстройства, как осложнение пневмонии развиваются у пациентов, имеющих в анамнезе гипертонию или церебральный атеросклероз.
Менингеальный синдром выражается в умеренных общемозговых и тонических симптомах. В большинстве случаев развивается гнойный пневмококковый менингит.
Чтобы не допустить развития осложнений пневмонии нужно выполнять следующие врачебные рекомендации:
- соблюдать постельный режим столько времени, сколько опередил врач,
- после выздоровления какое-то время соблюдать щадящий режим,
- не переохлаждаться,
- избавиться от вредных привычек,
- соблюдать психопрофилактику и психогигиену.
Полезно знать! Если пациент четко следует рекомендациям врача и адекватно поддерживает активность иммунной системы, риск развития осложнений пневмонии существенно сокращается.

Полезное видео
О психологических причинах пневмонии и способах лечения в этом видео:
Вас также может заинтересовать статья о роли психосоматике в развитии пневмонии >,>,
Заключение
Что касается прогноза неврологических расстройств, возникших на фоне воспалительного процесса в легких, он определяется тяжестью основной патологии и клинической формой. При адекватной терапии крупозная или очаговая пневмония через 3-4 недели отступает, в это же время наступает обратное развитие неврологических нарушений. Но в некоторых случаях общемозговые и очаговые неврологические признаки продолжают оставаться более длительное время.