Существует определенная неточность в терминологии пищевой аллергии. Это не столько самостоятельное явление, сколько часть более широкого понятия негативной реакции на пищу. То есть имеется гиперчувствительность к каким-то продуктам (это и есть пищевая аллергия) и так называемая интолерантность (непереносимость) тех или иных веществ. На бытовом уровне оба понятия часто смешивают, а ведь механизм развития у них разный и подходы к лечению тоже отличаются.
Механизм развития
Пищевая аллергия остается распространенным заболеванием, в некоторых регионах она встречается у 40-45% населения. В промышленно развитых странах число случаев пищевой аллергии растет, она даже потеснила медикаментозную разновидность.
Чаще всего патология развивается у детей (распространенность составляет порядка 10%). Хотя считается, что с возрастом ее перерастают, она сохраняется и у взрослых (2-5%). У женщин она встречается гораздо чаще. чем у мужчин, но с возрастом эта разница стирается.
Пищевая аллергия представляет собой ответ организма на действие каких-то раздражителей. Она может возникать при употреблении определенных продуктов, пищевых добавок, включая красители, разрыхлители и улучшители вкуса. В последних трех случаях правильнее говорить именно о пищевой непереносимости, поскольку это не иммунологический ответ организма, а трудности с перевариванием определенной пищи.
Истинная пищевая аллергия развивается на определенные пищевые продукты. Наиболее высокой активностью обладают те из них, что содержат в больших количествах животные и растительные белки. Их можно разделить на три группы:
- 1. Наиболее высокая аллергизирующая активность у таких продуктов, как цитрусовые, коровье молоко, рыба и морепродукты, орехи, мед, яйца, куриное мясо, грибы, шоколад, кофе, красные фрукты, ягоды и овощи (томаты, свекла, клубника, малина, гранаты), пшеница и рожь.
- 2. Средней активностью обладают некоторые злаки (гречка и кукуруза, рис), картофель, горох, мясо кролика и индейки, из фруктов — персики и абрикосы.
- 3. Слабой аллергизирующей активностью обладают кабачки, яблоки зеленых сортов, белая черешня, многие виды листовой зелени и даже, вопреки распространенному стереотипу, бананы.
Но есть один нюанс. Некоторые плоды не столько вызывают аллергию сами по себе, сколько развитие заболевания провоцируют те средства, которыми они обработаны. Те же бананы или томаты часто проходят обработку этиленом. Этот нефтепродукт используется для того, что ускорять созревание овощей, поскольку для транспортировки их часто собирают незрелыми. Различные химические средства используют, чтобы сохранить еду в товарном виде при перевозках на достаточно большие расстояния.
Важно также то, что у пациента с таким заболеванием может возникать перекрестная реакция с непищевыми аллергенами. Например, с пыльцой различных деревьев или злаковых культур.
Основные симптомы
При пищевой аллергии часто наблюдаются классические для этого типа заболевания симптомы. Нередко они возникают после приема пищи. К их числу относятся:
- 1. Кожные реакции — зуд и крапивница, в тяжелых случаях возникает ангионервотический отек (он же отек Квинке), при котором затрагиваются слизистые оболочки носоглотки, что приводит к затрудненному дыханию. Крапивница возникает и у взрослого человека, и у ребенка. Она имеет характерный внешний вид. В отличие от дерматита, выглядит как красная рельефная сыпь в виде волдырей разного размера, похожий на следы ожога крапивой. Она может появляться на разных местах. У детей часто бывает в локтевых и коленных сгибах. Аллергический дерматит тоже не редкость. Часто он возникает на лице — это покраснение щек, которое в быту часто называютдиатезом (хотя с медицинской точки диатез — предрасположенность к заболеванию, а не сама патология).
- 2. Повышение температуры тела, иногда озноб.
- 3. Аллергический насморк (ринит).
- 4. Иногда возникает бронхиальная астма.
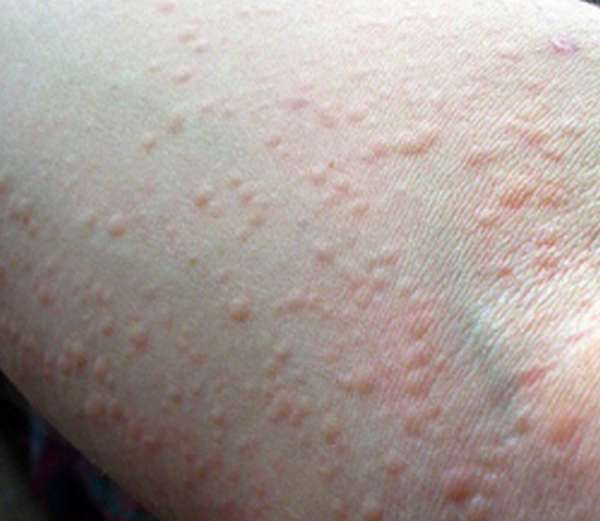
Крапивница
Все перечисленные выше признаки являются общими для всех видов аллергии. Но есть и другие симптомы — язвы во рту, развиваются такие болезни, как гингивит (воспаление десны, для которого характерны отек и кровоточивость) или воспаление языка (глоссит). Они сопровождаются сильным зудом в ротовой полости. Пищевая аллергия проявляется и гастроэнтерологическими признаками. Могут возникать симптомы гастрита или даже язвы желудка, метеоризм и вздутие живота, различные проявления диспепсии. Симптомы непереносимости пищевых продуктов тоже выглядят очень похоже. Так что диагноз сможет поставить только врач.
Даже хронический холецистит, панкреатит или снижение выработки ферментов поджелудочной железы могут быть вызваны пищевой аллергией. Поэтому доктор должен оценивать все симптомы в комплексе.
Иногда вещества, вызывающие аллергию и содержащиеся в мясе, твороге, яйцах, могут провоцировать приступы желчной колики. Но связаны они все-таки с аллергией, именно ее надо лечить в таком случае. Проявляются и неврологические осложнения. Со стороны центральной нервной системы признаками пищевой аллергии являются головная боль, сонливость или бессонница, невралгия. У женщин возможны патологии мочеполовой системы (молочница).
Лечение медикаментами
Лечение пищевой аллергии рекомендуется комплексным. Это означает, что оно должно состоять из:
Что касается медикаментозного лечения, то здесь главную роль играют антигистаминные препараты. Большинство из них продается в аптеках без рецепта. На рынке представлены средства трех поколений.
Препараты первого поколения обладают коротким действием и сопровождаются достаточно сильными побочными эффектами. В частности, подразумевается седативное действие – лекарства вызывают сонливость.

К ним относятся:
Средства второго и третьего поколения обладают пролонгированным действием и практически лишены побочных эффектов.

Это такие препараты, как:

Для детей рекомендуется Фенистил, в том числе и в каплях. Последние можно применять даже для грудничка, но только если ему уже исполнилось 2 месяца.

При острой пищевой аллергии развивается анафилактический шок, а он смертельно опасен для пациента. Поэтому в таких случаях, чтобы предотвратить его, вводят подкожно адреналин. Допускается повторное введение препарата каждые 15 минут, но в общей сложности не больше трех инъекций. Для того чтобы поддерживать артериальное давление, применяются плазмозамещающие растворы.
При тяжелых формах аллергии в обязательном порядке назначают подкожные и внутривенные глюкокортикоиды. Это в основном преднизолон и дексаметазон. Дозировку сможет определить только врач в зависимости от интенсивности проявления тех или иных симптомов. Если речь идет только об анафилактическом шоке, то такие препараты применяются в виде инъекции в течение 3 дней. При появлении неврологических осложнений рекомендуется переходить на таблетированные глюкортикоиды. Иногда при сильной сыпи используются мази на их основе.
При появлении осложнений со стороны органов желудочно-кишечного тракта рекомендуется принимать ферментные препараты вроде Креона, энтеросорбенты (активированный уголь), чтобы быстрее вывести аллерген и токсины из организма.
Существуют и методы неспецифической гипосенсибилзации. Они снижают чувствительность организма к действию аллергенов. В частности, это курс инъекций гистоглобулина, которые вводят под кожу 2 раза в неделю. Всего курс состоит из 6-10 инъекций, точное количество прописывает лечащий врач. При очень высокой чувствительности больного ему назначают уменьшенную дозировку таких препаратов, постепенно ее увеличивая. В этом случае курс растянется до 2-3 месяцев.
Хотя все перечисленные выше препараты дают хороший эффект, это не означает, что они могут полностью вылечить аллергию. Аллергические реакции на морепродукты и арахис сохраняются в течение всей жизни, можно только снимать их острые проявления.
Немедикаментозные методы
Пищевая аллергия пройдет быстрее, если одновременно с описанными выше методами применять средства физиотерапии и рефлексотерапии. Важную роль играет и соблюдение диеты. Ее целью является снижение чувствительности к аллергенам. Для этого необходимо из рациона исключить те продукты, которые могли бы вызвать реакцию, – рыбу, цитрусовые, морепродукты, шоколад. Тяжелее убрать из рациона не деликатесы, а основные продукты питания, которые могут приводить к подобным реакциям, – картофель, яйца, молоко, хлеб и т. д. Постепенно вводя их обратно рацион, можно понять, что именно из перечисленной пищи вызывает такой эффект, и в дальнейшем ее избегать.
Если какой-то продукт питания невозможно исключить из рациона, а аллергические реакции являются очень сильными, то обращаются к такому методу, как специфическая иммунотерапия. Он заключается в том, что причинно значимый аллерген в минимальном количестве вводится в организм в соответствии с определенным графиком, по которому его дозировка будет постепенно увеличиваться. Одного курса такой терапии мало. Чаще всего для получения стабильного результата их понадобится 3-5. Так что специфическую иммунотерапию многие рассматривают больше как профилактическую меру, чем как лечебную.